倫理指針
JDDW 2024では、「人を対象とする生命科学・医学系 研究に関する倫理指針」「臨床研究法」等に基づいたJDDW統一の倫理指針の遵守をお願いしています。
演題応募時には、下記の手順にて手続きをお願いいたします。
- 「1. 日本消化器関連学会週間(Japan Digestive Disease Week : JDDW)人を対象とする生命科学・医学系研究に関する倫理指針(JDDWでの発表、抄録作成において遵守すべきこと)」をお読みください。
- ご自身の発表内容が「2.JDDW演題登録時Medical ethics申請」でどの項目に該当するかをご選択ください(演題応募画面にも同じチェック項目がありますので、その中からご選択ください)。
- ご自身の発表内容がどのような審査を必要とするかについては「3.JDDW発表における倫理指針(カテゴリー分類)」のフローチャートに沿って確認のうえ、手続きをお願いいたします。
- その他、不明な点については「4.よくあるご質問(Q&A)」をご確認ください。
1. JDDW 倫理指針
JDDWの倫理指針は下記よりダウンロードください。
日本消化器関連学会週間(Japan Digestive Disease Week : JDDW)人を対象とする生命科学・医学系研究に関する倫理指針(JDDWでの発表、抄録作成において遵守すべきこと)
参考:厚生労働省,文部科学省,経済産業省 令和3年4月16日制定(令和4年6月6日一部改訂)
「人を対象とする生命科学・医学系研究に関する倫理指針・ガイダンス」
2. JDDW 演題登録時 Medical ethics申請
演題応募の際には、倫理審査が必要な発表かどうかの申告をしていただきます。下記の申請画面から該当する項目をひとつ選び、申請の上、ご応募いただきますようお願いいたします。
なお、応募時に分かる用フローチャートも用意いたしましたので、チャートに沿って、ご自身の発表がどのような審査を必要とするか、確認をお願いいたします。 詳細は「3.JDDW 発表における倫理指針(カテゴリー分類)」の「フローチャート」をご参照ください。
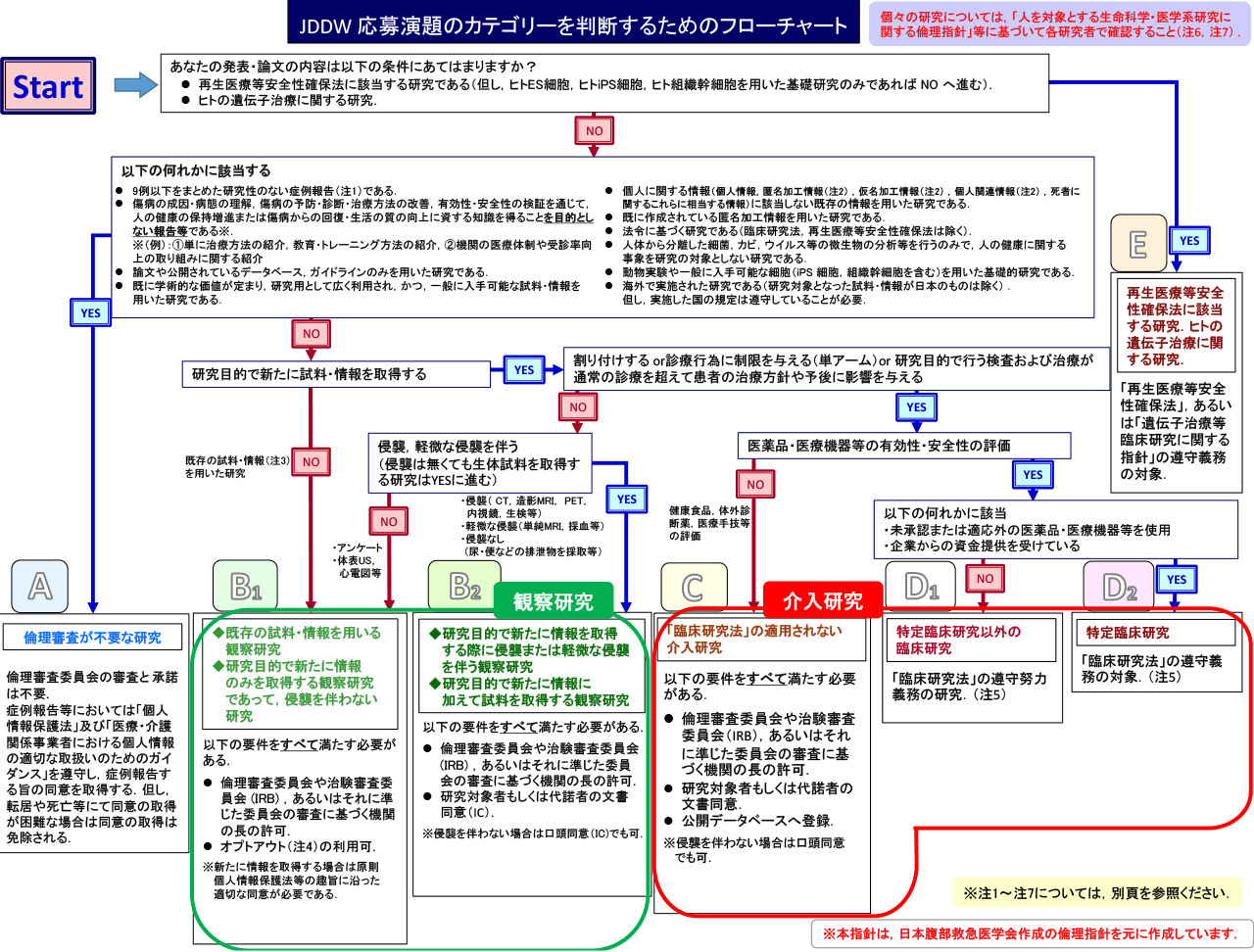
3. JDDW 発表における倫理指針(カテゴリー分類)
演題応募時には下記のフローチャートに沿って、ご自身の発表がどのような審査を必要とするか、確認の上、手続きをお願いいたします。
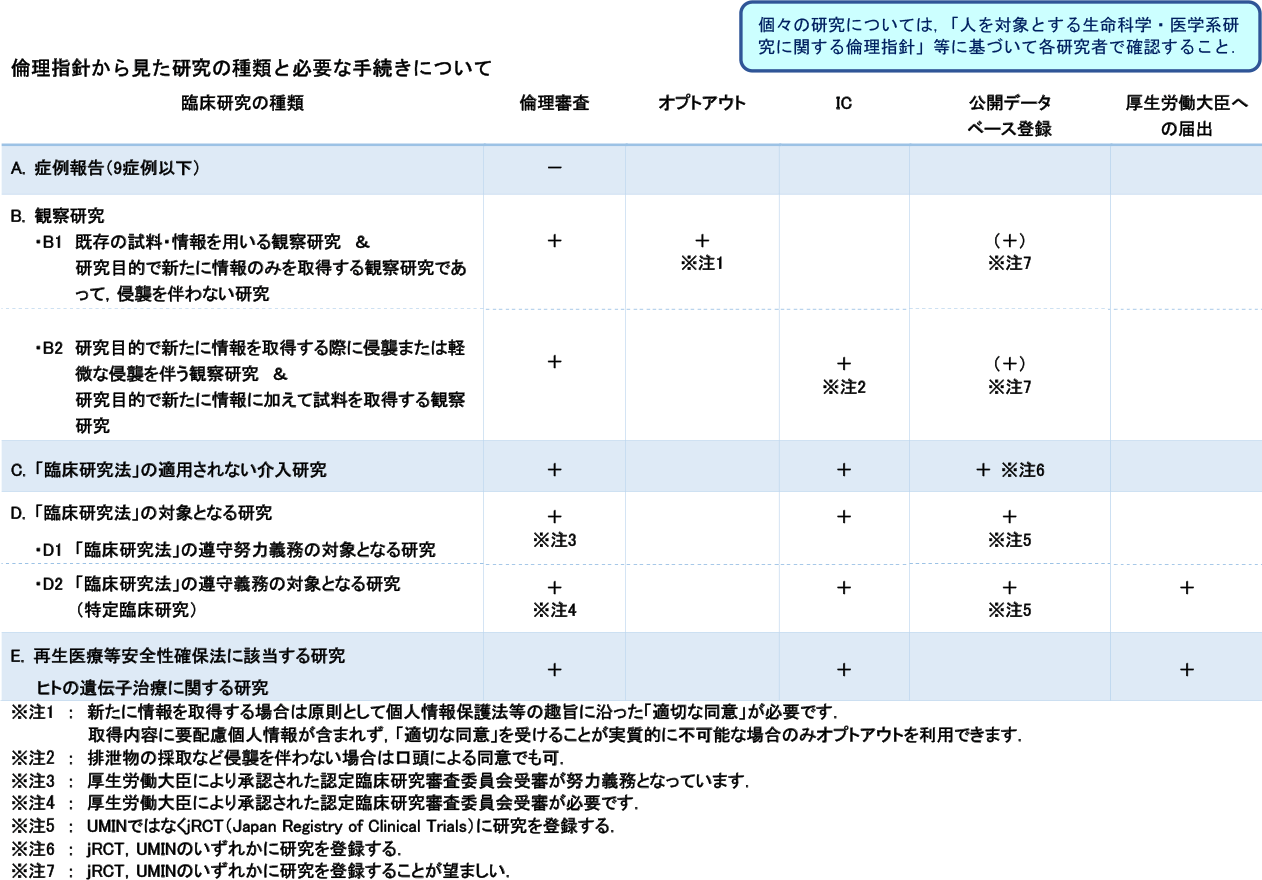
カテゴリー分類・倫理指針から見た研究の種類と必要な手続きにつきましても合わせてご確認ください。
フローチャート
カテゴリー分類
カテゴリー分類・注釈
倫理指針から見た研究の種類と必要な手続き
A. 症例報告など倫理審査が不要な研究
- 9例以下をまとめた研究性のない症例報告※.
個人情報保護法及び医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンスを遵守すること
- 傷病の成因・病態の理解,傷病の予防・診断・治療方法の改善,有効性・安全性の検証を通じて,人の健康の保持増進または傷病からの回復・生活の質の向上に資する知識を得ることを目的としない報告等※.
(例):①単に治療方法の紹介,教育・トレーニング方法の紹介,②機関の医療体制や受診率向上の取り組みに関する紹介
- 論文や公開されているデータベース,ガイドラインのみを用いた研究.
- 既に学術的な価値が定まり,研究用として広く利用され,かつ,一般に入手可能な試料・情報を用いた研究.
- 個人に関する情報(個人情報,匿名加工情報,仮名加工情報,個人関連情報,死者に関するこれらに相当する情報)に該当しない既存の情報を用いた研究.
- 既に作成されている匿名加工情報を用いた研究.
- 法令に基づく研究(臨床研究法,再生医療等安全性確保法は除く).
- 人体から分離した細菌,カビ,ウイルス等の微生物の分析等を行うのみで,人の健康に関する事象を研究の対象としない研究.
- 動物実験や一般に入手可能な細胞(iPS 細胞,組織幹細胞を含む)を用いた基礎的研究.
- 海外で実施された研究(研究対象となった試料・情報が日本のものは除く).但し,実施した国の規定は遵守していることが必要.
B. 観察研究
- B1.
-
- 既存の試料・情報を用いる観察研究.
- 研究目的で新たに情報のみを取得する観察研究であって,侵襲を伴わない研究
- B2.
-
- 研究目的で新たに情報を取得する際に侵襲または軽微な侵襲を伴う観察研究.
- 研究目的で新たに情報に加えて試料を取得する観察研究.
C. 「臨床研究法」の適用されない介入研究
体外診断薬を用いた介入研究,医療手技や手術方法の評価を行う研究が含まれる.
D. 「臨床研究法」の対象となる研究
- D1.
- 「臨床研究法」の遵守努力義務の対象となる研究.
既承認の医薬品・医療機器等を用いてそれらの有効性・安全性を評価する介入研究で,関連する企業から資金提供が無い研究が該当する. - D2.
- 「臨床研究法」の遵守義務の対象となる研究.
未承認・適応外の医薬品・医療機器等を用いる研究,または企業から資金提供を受ける介入研究(特定臨床研究)が該当する.
E. 再生医療等安全性確保法に該当する研究.ヒトの遺伝子治療に関する研究
厚生労働大臣の許可を要する.
- 臨床倫理審査
- 倫理審査委員会や機関内審査委員会 (IRB),あるいはそれに準じた委員会に基づく機関の長の許可.
- オプトアウト
- 当該研究について情報を研究対象者等に直接通知するか,または当該機関の掲示板やホームページ上で公開し,研究対象者等が研究への参加を拒否する機会を保障すること.
同時に拒否の意思表示を受け付ける窓口(連絡先)を明示する必要がある.
ただし,オプトアウトによって同意取得(IC及び適切な同意)に代えることができるのは,以下に限られる.
個人情報保護法上の例外要件である,学術研究目的(学術例外)あるいは公衆衛生の向上に特に資する目的(公衆衛生例外)に該当,もしくは、包括的な同意を得ている場合.- 1)学術例外:
学術研究機関等※1が実施する研究において,研究対象者の権利利益を不当に侵害するおそれがないこと.(試料・情報の提供先が学術研究機関等に該当する場合,その提供元が共同研究として参加している学術研究機関等である場合も含む) - 2)公衆衛生例外:
学術研究機関等に該当しない医療機関における観察研究において,本人の転居等により有効な連絡先を保有していない場合や,同意を取得するための時間的余裕や費用等に照らし,本人の同意を得ることにより当該研究の遂行に支障を及ぼすおそれがある場合 - 3)包括的な同意
研究対象者から取得された試料・情報が,研究対象者等から同意を受ける時点では特定されない将来の研究のために用いられる可能性又は他の研究機関に提供する可能性があることと,同意を受ける時点において想定される内容並びに実施される研究及び提供先となる研究機関に関する情報を研究対象者等が確認する方法について説明し同意を得ている場合※2.
※1 「学術研究機関等」とは,大学その他の学術研究を目的とする機関若しくは団体をいう.病院・診療所等の患者に対し直接医療を提供する事業者は該当しない.ただし,大学附属病院のように学術研究機関である大学法人の一部門である場合は「学術研究機関等」に該当する. ※2 包括的な同意が得られた試料・情報であっても,使用する際は,当該研究の内容に係る研究計画書の作成または変更を行い,オプトアウトの実施が必要である. - 1)学術例外:
4. よくあるご質問(Q&A)
Q 1
オプトアウト(情報の公開と研究対象者の拒否権の保障)とはどんなものを指しますか?
A 1
その研究の概要を実施医療機関等の掲示板やホームページなどに公開して,研究対象者が自身の試料もしくは情報をその研究に利用されることを拒否する機会を保障することを指します.オプトアウト文書には必要に応じて下記の項目を記載することが求められています.
- ①試料・情報の利用目的及び利用方法(他の機関へ提供される場合はその方法を含む.)
- ②利用または提供する試料・情報の項目
- ③利用又は提供を開始する予定日
- ④試料・情報の提供を行う機関の名称及びその長の氏名
- ⑤提供する試料・情報の取得の方法
- ⑥提供する試料・情報を用いる研究に係る研究責任者(多機関共同研究にあっては,研究代表者)の氏名及び当該者が所属する研究機関の名称
- ⑦利用する者の範囲
- ⑧試料・情報の管理について責任を有する者の氏名または名称
- ⑨研究対象者等の求めに応じて,研究対象者が識別される試料・情報の利用または他の研究機関への提供を停止すること
- ⑩⑨の研究対象者またはその代理人の求めを受け付ける方法
- ⑪外国にある者に対して試料・情報を提供する場合には、下記情報
- 当該外国の名称
- 適切かつ合理的な方法により得られた当該外国における個人情報の保護に関する制度に関する情報
- 当該者が講ずる個人情報の保護のための措置に関する情報
Q 2
オプトアウトの開示はいつまで行う必要性がありますか?
A 2
研究開始前(利用又は提供を開始する予定日)に開示し,拒否の機会を保障する必要があります.研究終了時までご提示いただく必要があります.
Q 3
当院には倫理審査委員会がありません.学会発表はできませんか?
A 3
以下の何れかに該当する研究は倫理審査委員会の審査を受けることなく発表は可能です.
- ①9例以下をまとめた症例報告※1(但し,症例数に関係なく診療の有効性・安全性を評価するなど研究性のあるものは除く)である.
- ②傷病の成因・病態の理解,傷病の予防・診断・治療方法の改善,有効性・安全性の検証を通じて,人の健康の保持増進または傷病からの回復・生活の質の向上に資する知識を得ることを目的としない報告等である※2.
- ③論文や公開されているデータベース,ガイドラインのみを用いた研究である.
- ④既に学術的な価値が定まり,研究用として広く利用され,かつ,一般に入手可能な試料・情報を用いた研究である※3.
- ⑤個人に関する情報(個人情報,匿名加工情報,仮名加工情報,個人関連情報,及び死者に関するこれらに相当する情報)に該当しない既存の情報を用いた研究である.
- ⑥既に作成されている匿名加工情報を用いた研究である.
- ⑦法令に基づく研究である(臨床研究法,再生医療等安全性確保法は除く).
- ⑧人体から分離した細菌,カビ,ウイルス等の微生物の分析等を行うのみで,人の健康に関する事象を研究の対象としない研究である.
- ⑨動物実験や一般に入手可能な細胞(iPS 細胞,組織幹細胞を含む)を用いた基礎的研究である.
- ⑩海外で実施された研究である(研究対象となった試料・情報が日本のものは除く).但し,実施した国の規定は遵守していることが必要.
上記以外は,必ず倫理審査委員会の審査を受け機関の長の許可が必要です.委員会を常設していない機関からの研究発表については,他機関からの倫理審査を受け付けている委員会で審査を受けて下さい.多機関共同研究の場合は,原則として全ての共同研究機関は研究代表者が審査を受ける倫理審査委員会での一括審査を受ける必要があります.その場合は,所属機関での個別審査は原則不要ですが,機関によっては再度審査が必要な場合もあります.何れであっても,最終的には所属機関の長の許可は必ず必要です.
- ※1
- 個人情報保護法及び医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンスを遵守すること
- ※2
- (例):①単に治療方法の紹介,教育・トレーニング方法の紹介,②機関の医療体制や受診率向上の取り組みに関する紹介
- ※3
- 「既に学術的な価値が定まり,研究用として広く利用され,かつ,一般に入手可能な試料・情報」の「既に学術的な価値が定まり」とは,査読された学術論文や関係学会等において一定の評価がなされており,主要ジャーナルにおいて注釈なしに汎用されているようなもの,一般的なものとして価値の定まったものを指します.「研究用として広く利用され」に関しては,例えば,米国の疾病対策センター(CDC)が研究用としてウェブ上にダウンロード可能なかたちで公開している情報のほか,査読された学術論文に掲載されている情報及び当該論文の著者等が公開している原資料で研究用として広く利用可能となっている情報などが該当します.「一般に入手可能な試料・情報」としては,必ずしも販売されているものに限らず,提供機関に依頼すれば研究者等が入手可能なもので,例えば,HeLa 細胞や,ヒト由来細胞から樹立した iPS 細胞のうち研究材料として提供されているものなどが該当しますが,一般的に入手可能か否かは,国内の法令等に準拠して判断します.
Q 4
包括的な同意とはどんな同意を指しますか?
A 4
研究対象者から取得された試料・情報が,研究対象者等から同意を受ける時点では特定されない将来の研究のために用いられる可能性又は他の研究機関に提供する可能性があることと,同意を受ける時点において想定される内容並びに実施される研究及び提供先となる研究機関に関する情報を研究対象者等が確認する方法について説明し同意を得ることを指します.包括的な同意が得られた試料・情報であっても,使用する際は,当該研究の内容に係る研究計画書の作成または変更を行い,オプトアウトの実施が必要です.
Q 5
JDDWでは臨床研究の倫理審査は行ってもらえるのでしょうか?
A 5
JDDWでは,臨床研究の倫理審査は行っておりません.
JDDWの演題応募に際しては,JDDW倫理指針上,倫理審査が必要な発表は,必ず所属機関または関連の大学病院・関連学会(学会に研究倫理審査機能がある場合)・医師会等の倫理審査制度を利用し承認を得たうえで演題登録を行って下さい.
なお,消化器内視鏡学会及び消化器がん検診学会では,条件により倫理審査の受託を行っています.詳細は各学会事務局に直接お問い合わせ下さい.
Q 6
各機関の規程等とJDDWの指針が同一でない場合,どちらの内容を優先したらよいでしょうか?
A 6
JDDWにおける発表に際しては,JDDWの指針に従っていただく必要があります.但し,研究の遂行に関しては各機関の規程等に従って下さい.最終的な発表内容に関しては,発表者個人が負うものとなります.
Q 7
所属機関の長とは部長の認可でよいですか?
A 7
大学病院などであれば学長もしくは規定により権限を委任された,病院長,センター長,学科長,学類長などであり,その他の医療機関であれば所属する法人の長であるセンター長,機関の長,組合長,病院長などに該当するため,規定により権限を委任されていない所属部署の部長の認可では無効となります.
Q 8
9例以下をまとめた介入を伴わない症例報告は倫理審査委員会の審査が必要ですか?
A 8
10例以上をまとめた症例報告は症例集積研究とみなされ倫理審査委員会の審査が必要です.但し,9例以下であっても治療例と非治療例の比較を行ったり,診療の有効性・安全性の評価を行ったり研究性のあるものは少数例でも倫理審査委員会の審査が必要となります.例えば,「○○症例を経験した」「有効な症例を経験した」「安全であると思われた」などの記載は症例報告の範疇として捉えられるが,「有効性を検討した」「安全性を検討した」のような記載がある場合は研究性があると判断される場合もあるので,表現に注意をして下さい.
未承認・適応外の医療が,研究としてではなく医療として実施された場合は,医療法に従って各機関での手続きを経ていることが必要です.
「個人情報保護法」及び「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス」を遵守し,症例報告する旨の同意を原則取得する必要があります.口頭で同意を得て.診療録に同意を得た旨を記録すると良いでしょう.但し,転居や死亡等にて同意の取得が困難な場合は同意の取得は免除されます.その際にも同意取得困難な旨の記録が必要です.機関によって届出などの規定がある場合には,それに従って下さい.何れの場合も,個人が特定できないような配慮が必要です.
Q 9
自機関のC型慢性肝炎に対する以前のインターフェロン併用抗ウイルス療法施行例と新たな非併用の直接作用型抗ウイルス剤(DAA)施行例で,ウイルス学的著効達成(SVR)率や肝癌発生率など,短期および長期成績を学会発表したい場合には倫理審査委員会の審査は必要ですか?
A 9
研究対象者の予後を含んだ各種臨床データを利用した研究は,各機関の倫理審査委員会あるいはそれに準じた委員会での審査と,それに基づく機関の長の許可を得るとともに,研究対象者あるいはその代諾者の同意(インフォームド・コンセント:ICまたは適切な同意) を得る必要があります.但し,過去の症例にさかのぼってあらためて同意を得ることが実質的に不可能な場合などは,オプトアウトを利用し,研究への参加が拒否できる機会を保障することでICや適切な同意に変えることが可能です.
Q 10
関連機関10病院の初発肝細胞癌に対するラジオ波焼灼療法(RFA),肝動脈化学塞栓術(TACE),肝切除それぞれの短期および長期治療成績を集積してJDDWでの発表をしたい場合には倫理審査委員会の審査は必要ですか?
A 10
研究の実施体制により対応が異なります.
- 関連機関を共同研究機関とする場合(共同演者,共著者になります)
各機関に研究責任者を置き,個々の機関での機関の長の許可が必要です.倫理審査は,研究代表者が審査を受ける倫理審査委員会での一括審査が原則となります.但し機関によっては,再度審査を必要とする場合もあります. - 関連機関を試料・情報の提供のみを行う機関(既存の試料・情報の提供のみを行う機関)とする場合(共同演者,共著者になりません)
研究機関(研究代表機関)の研究責任者(研究代表者)が研究計画書に研究実施体制として全ての「既存試料・情報の提供のみを行う機関」の名称と提供を行う者の氏名を記載しておく必要があります.また,「既存試料・情報の提供のみを行う機関」で使用するオプトアウトの見本についても倫理審査が必要です.研究が承認された後,提供元の機関の長が許可すれば情報を取得することは可能です.但し,研究実施機関の研究責任者は,提供元の機関名,機関の住所,機関の長の氏名,試料・情報の取得の経緯(例:診療で収集した情報等),本研究の利用に関するICやオプトアウトなどの状況を確認し,試料・情報のトレーサビリティーを確保する必要があります.
Q 11
採血は侵襲に当たりますか?
A 11
診療で採血した検体の余剰分を用いる場合は,「侵襲なし」としてよい.
診療として行う採血の際に,研究目的で上乗せして採血量を増やす場合や,研究目的のみで採血をする場合であっても,一般健康診断で行われる程度の採血であれば,「軽微な侵襲」と判断してよい.
但し,前者の場合であって,明らかに研究対象者の身体に影響があると考えられる採血量の増加を伴うものや,後者の場合であって,一般健康診断で行われる採血量を超えるものに関しては,「侵襲あり」と判断されます.
Q 12
大腸癌再発症例における現在未承認薬の抗 PDL-1(programmed cell death ligand-1)抗体薬を使用した症例をまとめて報告したいのですが倫理審査会の承認は必要ですか?
A 12
- 研究目的ではなく,自由診療や高難度医療等,機関の規定に則り機関の長の許可を得て行った症例を,後ろ向きにまとめる場合は「観察研究」として,倫理審査委員会の承認を得て下さい.但し,研究性のない9例以下の症例報告として発表する場合は倫理審査委員会の審査は不要です.(参照8.Question)
未承認・適応外の医療が,研究としてではなく医療として実施された場合は,医療法に従って各機関での手続きを経ていることが必要です.
- 研究としてこの治療を実施する場合は,「特定臨床研究」に該当し「臨床研究法」の対象となります.法に基づいた手続きを経てから実施して下さい.
研究目的で,医薬品や医療機器等を未承認あるいは適応外で使用する研究は,「特定臨床研究」であり,「臨床研究法」の遵守義務対象となります.また,既承認,承認範囲内のものであっても,医薬品や医療機器等の有効性や安全性を評価する場合も「臨床研究法」の遵守努力義務対象となります.なお,企業等から資金提供を受けた医薬品や医療機器等の研究は,対象となる医薬品や医療機器等の承認の有無や適応範囲に関わらず,「特定臨床研究」であり,「臨床研究法」の遵守義務対象となります.
Q 13
先進医療で実施した胃癌手術におけるロボット手術の短期および長期成績をまとめて報告したいのですが,倫理審査委員会の審査と承認は必要ですか?
A 13
先進医療は倫理審査委員会で既に承認されている筈です.承認された計画書記載の項目以外の評価を行う観察研究であれば,新たに研究計画書を作成し倫理審査委員会の承認を得る必要があります.
Q 14
内視鏡の治療手技に関するビデオの発表をしたいのですが,同意は必要ですか?
A 14
症例報告に該当し倫理指針の適用外ですが,「個人情報保護法」及び「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス(個人情報保護委員会,厚生労働省,平成29年5月30日,令和5年3月一部改正)を遵守し,症例報告する旨の同意を原則取得する必要があります.口頭で同意を得て,診療録に同意を得た旨を記録すると良いでしょう.但し,転居や死亡等にて同意の取得が困難な場合は同意の取得は免除されます.その際にも同意取得困難な旨の記録が必要です.機関によって届出などの規定がある場合には,それに従って下さい.何れの場合も,個人が特定できないような配慮が必要です.
Q 15
患者の試写体(顔写真)などを発表で使用したいのですが,事後で同意を得る必要がありますか?
A 15
症例報告に該当し倫理指針の適用外ですが,「個人情報保護法」及び「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス(個人情報保護委員会,厚生労働省,平成29年5月30日,令和5年3月一部改正)を遵守し,症例報告する旨の同意を事前に取得する必要があります.口頭で同意を得て,診療録に同意を得た旨を記録すると良いでしょう.但し,転居や死亡等にて同意の取得が困難な場合は同意の取得は免除されます.その際にも同意取得困難な旨の記録が必要です.機関によって届出などの規定がある場合には,それに従って下さい.何れの場合も,個人が特定できないような配慮が必要です.
Q 16
続報のような発表に関しては,再度倫理審査を受ける必要性がありますか?
A 16
研究計画書に記載された内容の範囲であれば再審査の必要はありません.
Q 17
過去に当院を含む関連病院の多機関共同研究として胆道癌に対する化学療法の臨床試験を行い,その治療成績を発表しました.今回は,その時の臨床試験データを用いて,「特に高齢者に対する治療成績と副作用」をまとめて発表したいと思いますが,倫理審査委員会の承認やオプトアウトは必要でしょうか?
A 17
今回の解析内容が,元の研究計画書に記載されており,計画されていた解析であれば,承認された研究の範囲内と考えられますので特に倫理審査やオプトアウトは不要と思われます.しかし,元の研究計画書に記載されておらず,後日発案された解析であれば,倫理審査委員会の承認やオプトアウトが必要です.また,学会発表や論文発表では,同一内容の発表(二重投稿,サラミ研究)と捉えられる可能性がありますので注意が必要です.
Q 18
患者の癌組織を利用して,新たに発見された癌関連遺伝子群の発現を検証した発表を行いたいのですが,倫理審査委員会の審査は必要ですか?
A 18
倫理審査委員会あるいはそれに準じた委員会の審査に基づく機関の長の許可が必要です.また同意取得(インフォームド・コンセント:ICまたは適切な同意)またはオプトアウトも必要です.
Q 19
関連機関から氏名等の情報を削除し研究IDで置き換えた状態のデータを収集して実施した過去の研究におけるデータを用いて新たに研究を実施したいと思います.当院には対応表は存在せず研究対象者の特定が不可能な状態ですが,倫理審査委員会の承認やオプトアウトは必要でしょうか?
A 19
取得する情報が提供元にて個人情報(対応表があり容易照合できるもの),個人関連情報(仮名加工情報には該当しないが,提供元において対応表がなく個人を識別できない情報)のいずれであっても研究を行う機関は倫理審査を受ける必要があります.また,提供元で使用するICやオプトアウトの見本についても審査対象となります.但し,提供元で個人の識別ができない個人関連情報については同意の手続き等(IC,適切な同意,もしくはオプトアウト)が不要です.なお,個人情報保護法の規定に基づいた仮名加工情報は他機関への提供は禁止されています.
Q 20
匿名加工情報,仮名加工情報,個人関連情報とはどの様な情報ですか?
A 20
- 匿名加工情報とは
個人情報保護法の規定に基づいて,特定の個人を識別することができないように個人情報を加工して得られる個人に関する情報であって,当該個人情報を復元することができないようにしたものをいいます.匿名加工情報の作成に際して利用目的を公表する必要があり,要配慮個人情報の置き換えなど,一般の医療機関が個人情報保護法の規定に基づいた匿名加工情報を作成することは非常に困難と考えられます. - 仮名加工情報とは
個人情報保護法の規定に基づいて,他の情報と照合しない限り特定の個人を識別することができないように個人情報を加工して得られる個人に関する情報のことです.仮名加工情報の作成に際して利用目的を公表する必要があり,仮名加工情報の利用にあたっては個人を識別するための照合を行うことが禁じられています.また,他の機関に提供することも禁じられています.このことから,機関として仮名加工情報に対して独立して安全管理措置を行う責任者が必要です.機関として診療情報について仮名加工情報を作成することは可能ですが,研究者自身がカルテ情報等と照合することが不可能なことから,実際に仮名加工情報を研究で利用する必要性は相当に低いと思われます. - 個人関連情報とは
個人情報保護法の規定に基づいた匿名加工情報にも仮名加工情報にも該当しないが,容易照合性がなく個人識別符号も含まない個人に関する情報のことです.既存情報のうち,改訂前の指針において実施された研究等で得られた既存の情報で,対応表が存在しない等で個人を特定することが困難な状態になったもので個人識別符号を含まないと判断される場合には個人関連情報に相当する考えられます.なお,提供元では個人関連情報であっても,提供先で保有する情報と照合することで個人が特定できる場合には提供先にて個人情報となる場合があるので,この場合にはICの手続き等において注意が必要です.個人関連情報は個人に関連する情報であり,これらを用いて臨床研究を実施する場合は倫理審査が必要です.
Q 21
公開されているデータベース,ガイドラインなどをまとめた研究発表,あるいは法令に基づく研究発表は倫理審査委員会での審査を受ける必要がありますか?
A 21
公開されているデータベース,ガイドラインには個人情報は含まれませんので審査を受ける必要はありません(但し引用したデータベース・ガイドラインは明記する必要があります).但し,公開されているデータベースであっても個人情報に再連結するようなことを行う研究に関しては倫理審査委員会の審査が必要になります.臨床研究法,再生医療等安全性確保法を除いた法令に基づく研究発表は倫理審査委員会の審査は不要です.
Q 22
既存のヒトのサンプル(試料)を用いて研究したいのですが,インフォームド・コンセント(IC)はすべての患者に必要ですか?
A 22
試料について特定の個人を識別することができず個人に関する情報に該当しない既存の情報を用いた研究の場合はICは不要です.
上記以外の場合であっても,当該研究の目的と相当の関連性がある別研究等で既にICを取得済みのものであれば,ICの取得が困難である場合には通知・公開のみでICは不要です.それ以外の研究は,原則ICが必要ですが,当該既存試料を用いなければ研究の実施が困難でありICの取得が実質困難であり,学術例外及び公衆衛生例外に該当する場合,もしくは包括的な同意がある場合にはオプトアウトでICに代えることが可能です.
Q 23
研究が保健事業の一環とみなされる場合は,倫理審査は不要と聞きました.倫理審査が不要となるのはどのような場合ですか?
A 23
地方公共団体が地域において行う保健事業(検診,好ましい生活習慣の普及等)に関して,例えば,検診の精度管理のために,当該検診で得られた情報や検体を関係者・関係機関間で共有して検討することは,保健事業の一環とみなすことができ,倫理審査は不要です.
他方,保健事業により得られた人の健康に関する情報や検体を用いて,生活習慣病の病態の理解や予防方法の有効性の検証などは,「研究」に該当し,倫理審査が必要となります.
Q 24
培養細胞を用いた基礎的研究は倫理審査委員会の審査が必要ですか?
A 24
一般に入手可能な細胞等を培養する研究は倫理審査委員会の審査は不要です.患者さんから得られた試料を用いて培養し研究する場合は,倫理審査委員会の審査が必要です.その場合,原則文書によるICが必要です.
Q 25
ヒト ES 細胞,ヒト iPS 細胞,ヒト組織幹細胞を利用した臨床研究は倫理審査以外に何が必要ですか?
A 25
「再生医療等の安全性の確保等に関する法律(平成 25 年法律第 85 号)」を遵守する必要があります.
Q 26
倫理審査委員会を通さず発表した場合には,どんなペナルティが科せられますか?
A 26
JDDWとしては,演題発表者が常に倫理指針に則って真摯に行動されていることを前提にしています.倫理違反は,基本的に研究責任者が責任を負うことになり,機関の長はその監督責任が問われます.また,違反の事実が判明した場合,各担当学会の審議対象になることもあります.
なお,「人を対象とする生命科学・医学系研究に関する倫理指針(文科省・厚労省・経産省)」では,以下の場合は重大な指針不適合となり,機関の長は厚生労働大臣への報告が義務付けられています.
- ①倫理審査委員会の審査または研究機関の長の許可を受けずに,研究を実施した場合
- ②必要なインフォームド・コンセントの手続等を行わずに研究を実施した場合
- ③研究内容の信頼性を損なう研究結果のねつ造や改ざんが発覚した場合
また,「特定臨床研究」に関して違反があった場合は,「臨床研究法」違反となり,研究責任者は処罰の対象となることがあります.
Q 27
発表する際に,自分の研究が倫理指針上どのカテゴリーの研究に属するか,あるいは倫理審査を受けたかどうかを提示する必要はありますか? 利益相反(COI)のようなスライドを作成して提示する必要はありますか?
A 27
現時点では Medical ethics をご提示頂く予定は有りません.但し,御自身の発表内容が倫理指針のどのカテゴリーに属するのかを充分理解した上でJDDWにおける発表に臨まれる事は“ヒトを対象とした医学系研究”を行う者として当然の基本姿勢であり,JDDWでの演題発表者に求められる基本ルールであることをご理解下さい.
※本Q&Aは,日本消化器外科学会作成のQ&Aを元に作成しています.
倫理審査の不要な研究(カテゴリーA)の具体例について
倫理審査の不要な研究(カテゴリーA)のうち、以下について具体例を掲載しました。
①9例以下をまとめた研究性のない症例報告
9例以下であっても、治療法の有効性・安全性を評価したり、治療例と非治療例を比較したり、ある疾病の平均年齢や治療期間を評価するなど、研究性のあるものは倫理審査委員会の審査が必要です。
具体的には、「〇〇の有効性を検討した」、「安全性を検討した」、「〇〇群と〇〇群を比較した」、「20例のうち、8例を対象とした」という内容や、演題名が「〇〇の検討」、という演題は一般的に該当しません。倫理審査が必要です。
逆に、「○○症例を経験した」、「有効な症例を経験した」、「安全であると思われた」などの記載は症例報告の範疇です。
②傷病の成因・病態の理解、傷病の予防・診断・治療方法の改善、有効性・安全性の検証を通じて、人の健康の保持増進または傷病からの回復・生活の質の向上に資する知識を得ることを目的としない報告等※
(例):
(1)単に治療方法の紹介、教育・トレーニング方法の紹介
(2)機関の医療体制や受診率向上の取り組みに関する紹介
発表の内容が、人の健康状態、傷病の予防・診断・治療、患者の傷病からの回復やQOLに関することではなく、検査件数など業としての医療に関する指標であったり医師等の医療スタッフの技術習熟度やlearning curveなどの教育に関する報告等が該当し、これらの倫理審査は不要です。
③論文や公開されているデータベース、ガイドラインのみを用いた研究
一般に、自機関の患者のデータを(解析して)発表する場合は該当しません。つまり、自機関の倫理審査が必要です。研究に用いる患者データベースが、既に論文やガイドラインなどに公開されている場合には倫理審査は不要です。
④既に学術的な価値が定まり、研究用として広く利用され、かつ、一般に入手可能な試料・情報を用いた研究
発表者の機関の患者のデータを(解析して)発表する場合は該当しません。つまり、自機関の倫理審査が必要です。既に、論文や学会などで注釈なしで表示されるデータ、web上に公表されているデータ、よく知られた細胞株などを用いる研究が該当します(倫理審査不要です)。
例えば、NDBオープンデータ(https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000177182.html)を用いる研究は審査不要です。NDBデータでも、オープンデータではなく、データを申請して取得する場合は倫理審査が必要です。
⑤個人に関する情報に該当しない既存の情報を用いた研究
「個人に関する情報」とは、個人情報、匿名加工情報、仮名加工情報、個人関連情報、及び死者に関するこれらに相当する情報のこといい、「個人に関する情報」に該当しない情報としては、例えば、いわゆる統計情報(特定の個人との対応関係が排斥されている場合に限る。)などがこれに当たります。また、「既存の情報」とは、①研究計画書が作成されるまでに既に存在する情報および②研究計画書の作成以降に取得された情報であって、取得の時点においては当該研究に用いられることを目的としなかったものを指します。
⑥既に作成されている匿名加工情報を用いた研究
当該研究に用いようとする前から個人情報保護法の規定に従って作成されている既存の匿名加工情報を指します。研究に用いようとするときまたは他の研究機関に提供しようとするときに個人情報等から新たに個人を特定できないよう加工する場合は含みません。
通常、自機関の症例をまとめて、ある疾患の特徴や治療の有効性などを発表する場合には、倫理審査が必要です。
⑦法令に基づく研究(臨床研究法、再生医療等安全性確保法は除く)
以下の法令が該当します。
- 「がん登録等の推進に関する法律」(平成25年法律第111号)に基づく全国がん登録データベース及び都道府県がんデータベース
- 「感染症の予防及び感染症の患者に対する医療に関する法律」(平成10年法律第114号)に基づく感染症発生動向調査
- 「健康増進法」(平成14年法律第103号)に基づく国民健康・栄養調査
ならびに、「医薬品医療機器等法」の定める - 「医薬品の臨床試験の実施の基準に関する省令」(平成9年厚生省令第28号)
- 「医薬品の製造販売後の調査及び試験の実施の基準に関する省令」(平成16年厚生労働省令第171号)
- 「医療機器の臨床試験の実施の基準に関する省令」(平成17年厚生労働省令第36号)
- 「医療機器の製造販売後の調査及び試験の実施の基準に関する省令」(平成17年厚生労働省令第38号)
前半の3つの法令に基づき収集された情報を、個別研究のために改めて申請して情報を取得する場合は、それぞれの法令に定められた手続きが必要となり、多くの場合で倫理審査が求められます。
通常、自機関の症例をまとめて、ある疾患の特徴や治療の有効性などを発表する場合には、倫理審査が必要です。

ポスター